Inmunidad en la pandemia Covid 19
Después de 18 meses seguimos en plena pandemia producida por un virus nuevo, el SARS-CoV-2, que produce la enfermedad denominada COVID-19 (del inglés, coronavirus disease-2019). Desde las primeras noticias de China con personas infectadas, el levantamiento en tiempo récord de hospitales para miles de personas que veíamos por las televisiones y que no dábamos crédito, dio paso a la rápida extensión de la pandemia por casi todos los países, favorecido por el enorme tránsito mundial de personas, por negocios y turismo. No nos dio tiempo a asimilar lo que estaba ocurriendo y después de tan solo unos días de asombro y desconcierto, de ver impasibles lo que ocurría en China, Italia, etc., pasamos al confinamiento más absoluto, y a una vorágine de noticias diarias de contagios, muertes, personas hospitalizadas. ¿Pero, qué está pasando? ¿Está ocurriendo esto en España?
Muchos de nosotros recordamos la pandemia de gripe A que afortunadamente no fue tan letal, con una rápida y contundente actuación de la Organización Mundial de la Salud (OMS), donde tras la compra de antivirales y desarrollo de una vacuna específica, no fue necesario emplear. Este precedente pudo llevar a cierta relajación inicial en esta pandemia, creyendo que pasaría lo mismo. Pronto veríamos que estábamos todos equivocados y que un nuevo virus, un coronavirus con probable reservorio en murciélagos, se había extendido por el aire a distintos países, y en muy pocos meses.
y, ¿QUÉ SABEMOS DEL VIRUS? .Bastante, pero no todo. Conocemos su secuencia, que es un betacoronavirus de RNA y su homología con otros coronavirus (SARS, MERS, coronavirus que producen catarro común), pero desconocemos su origen y cómo es posible que se haya adaptado tan bien a infectar a las personas.
Los murciélagos son importantes reservorios de virus (Ebola, rabia y distintos coronavirus), pero habitualmente existe un mamífero intermedio previamente a infectar a humanos, que aún no se ha encontrado; esta infección cruzada habitual se denomina zoonosis. Se planteó el pangolín, pero no se ha detectado ningún coronavirus con secuencias muy similares al SARS-CoV-2 en estos animales, por lo que aún se desconoce si ha existido algún animal intermedio y cuál podría ser.
Por otra parte, aún no se ha descartado la posibilidad de un escape accidental de laboratorios trabajando en coronavirus en la propia ciudad de Wuhan, donde se inició el brote pandémico. Distintos países e instituciones están solicitando una completa investigación para conocer si esta opción puede ser verosímil. Tal vez, no lo sepamos nunca. En cualquier caso, hay que extremar las precauciones, tanto en la identificación de las zoonosis, en los trabajos de campo, como en los llevados a cabo en los laboratorios.
El virus infecta a través de un receptor (ACE-2) que está en muchas partes de nuestro organismo, que explica los casos de COVID persistente, pudiendo afectar a múltiples órganos, con sintomatología muy variada. Es un virus que no muta mucho, ya que es capaz de reparar gran parte de las mutaciones que se producen cuando se copia en la célula que infecta; pero, aun así, ya se han generado varias variantes. Inicialmente se nombraban con el país de origen y una numeración compleja, pero la OMS, para evitar que se estigmatice al país, ha decidido nombrar a las variantes con letras griegas (alfa, beta, gamma, delta, etc.), tanto a las variantes de preocupación* como a las de interés (en seguimiento).
*Una variante de preocupación es aquella que ha demostrado que es más contagiosa y/o más virulenta y/o escapa a la respuesta inmunitaria y/o escapa a las vacunas. Es el caso de las variantes anteriormente denominadas británica, sudafricana, brasileña e india.
INFECCIÓN POR EL SARS-COV-2 Y COVID-19. Algunos de los errores iniciales procedentes de los primeros datos de China) fue pensar que todas las personas infectadas desarrollaban síntomas (recuerdan lo de: “si tiene tos, dificultad respiratoria y fiebre”, llame a su médico; la toma de temperatura en aeropuertos y otros espacios públicos). Pues esto fue gran parte del problema, y que no ayudó a parar la pandemia; porque Las personas infectadas pueden estar asintomáticas, no enfermar, y contagiar a otras, sin saberlo; este es el caso habitual en los jóvenes.
Otro aspecto es que en general la infección por el coronavirus suele ser bien resuelta en la mayoría de los casos (80% son leves o incluso asintomáticos, hay un 15% de personas con enfermedad moderada y un 5% con enfermedad crítica, algunos de los cuales fallecen). El principal factor de riesgo se ha visto que es la edad avanzada y el sexo masculino, así como otras co-morbilidades (diabetes, obesidad, problemas cardiacos, inmunodeficiencias, síndrome de Down).
Otro error inicial fue pensar que se distribuía solamente en gotitas al hablar, estornudar o toser, y no por aerosoles (que se distribuyen a más larga distancia, sobre todo en lugares cerrados). Por tanto, evitar la proximidad, ventilar de forma frecuente, estar en zonas al aire libre, y protegerse con mascarilla, son las mejores medidas para evitar el contagio.
INVESTIGACIÓN . Si algo teníamos claro desde un principio es que esta pandemia no iba a ser como ninguna de las anteriores. La Ciencia ayudaría en el control de daños, tanto en test diagnósticos (detección del virus por PCR y test rápido de antígenos, estudio de la respuesta inmunitaria humoral con test rápido de anticuerpos), como con el desarrollo de vacunas preventivas y posibles tratamientos.
Los investigadores públicos y privados se pusieron a trabajar, compartieron información y protocolos en común; los gobiernos pusieron dinero, y en pocos meses fueron apareciendo metodologías de diagnóstico; se probaron distintos fármacos para tratar síntomas en pacientes graves y críticos. Diversas instituciones públicas y privadas se pusieron en marcha para intentar conseguir una vacuna. Y se logró no solo una vacuna, sino varias y muy eficaces, gracias a la investigación básica desarrollada durante décadas. Ojo, mucho del dinero invertido no consiguió sus objetivos; eso forma también parte de la investigación. Las cosas no son fáciles.
Esta es la pandemia de la era de la investigación, de la ciencia, y de los científicos. Esperemos que haya un antes y un después, sobre todo en la percepción de la sociedad sobre lo que los investigadores hacen en los laboratorios, en la labor callada y sistemática de muchos, que con sus hallazgos permiten ir avanzando en el conocimiento. Siempre supe que la Ciencia nos ayudaría a salir de esto. Podemos hablar de decenas de millones de vidas salvadas por seguir las medidas de precaución, y por las vacunas, pero desgraciadamente todavía se van a perder millones de vidas a nivel global.
EL HITO DE LAS VACUNAS. En menos de un año, hemos asistido a una de las grandes revoluciones en esta pandemia: las primeras vacunas a partir de secuencias de RNA del virus. Estas vacunas permiten que nuestro organismo produzca elementos similares a los del virus (la proteína S) y se desencadene una potente respuesta protectora frente al virus real (protección por encima del 90%). Esto ha sido posible gracias a una mujer, la Dra. Katalín Karikó, en la sombra todos estos años, pero que llevaba investigando, más de 30 años, que el RNA podría ser empleado en vacunas para agentes infecciosos y para otras enfermedades. No solo es posible hacer vacunas de RNA, sino que su eficacia es altísima, como lo están demostrando las vacunas ya administradas de las empresas Pfizer-Biontech y Moderna. Espero que le concedan el Premio Nobel.
Luego llegarían las vacunas basadas en adenovirus de Oxford-AstraZeneca y Janssen a ser autorizadas por la agencia europea, aunque ya Rusia, y China, llevaban tiempo administrando las suyas.
Esta carrera por las vacunas ha llevado a que en un tiempo récord se hayan obtenido vacunas muy eficaces y seguras, que son las que podrán combatir esta pandemia, y al menor coste posible.
¿QUÉ HACEN LAS VACUNAS?. Las vacunas intentan “engañar” al sistema inmunitario para que crea que ha entrado un organismo extraño y poner la maquinaria en marcha. Se introduce el microorganismo completo atenuado, muerto, o partes del mismo (proteínas, azúcares, RNA..) y nuestro organismo lo detecta y lo intenta eliminar.
En este proceso, se ponen en marcha todo un ejército de células inmunitarias y de señales de alarma, que finalizan con la eliminación del posible patógeno, y la generación de una respuesta protectora y de memoria. Una vez que la persona está correctamente vacunada, su sistema inmunitario ya ha aprendido (es como si le hubieran enseñado una foto del enemigo) y sabe perfectamente a quién tiene que eliminar la próxima vez que lo vea. En la mayoría de los casos, las personas vacunadas no enfermarán si se ponen en contacto con ese patógeno, y si lo hacen, lo harán de forma mucho más leve. Esto es gracias a nuestro sistema inmunitario.
Las vacunas protegen de la muerte, enfermedad y secuelas, pero no necesariamente evitan que una persona se contagie. Si bien es cierto que su carga viral será más baja, puede contagiar a otras personas, por lo que, aunque esté vacunado, deber seguir cumpliendo las normas de higiene, distancia, uso de mascarillas en interiores o exteriores cuando haya gente, hasta que la inmunización se extienda en su entorno geográfico, e incluso a nivel mundial, porque es muy posible que este virus perdure para siempre.
INMUNIDAD. Nuestro organismo se defiende frente a los microorganismos que producen enfermedades (patógenos), gracias a un sistema muy complejo denominado sistema inmunitario, con todo un conjunto de células, sustancias solubles, órganos y sistemas circulatorios (linfa y sangre), en estrecha relación y cooperación.
Este sistema funciona como un ejército con distintos soldados, con jerarquías, con soldados que se mandan señales de alarma para avisar del enemigo, preparados algunos en la muralla para detectar la entrada de posibles invasores, mientras que otros, mucho más específicos, esperan a actuar más tardíamente. Se ha hablado de anticuerpos, de respuesta celular, de linfocitos. Nunca antes estos conceptos estaban en los periódicos, en las televisiones y en las tertulias.
Hoy sabemos que las personas que se infectaron con el coronavirus desarrollan inmunidad frente al coronavirus, que al menos dura más de 1 año, con anticuerpos y linfocitos T y B de memoria que recordarán al virus. Hemos visto la escasa cantidad de personas que se han vuelto a infectar, siendo casos anecdóticos. Por otra parte, las personas vacunadas desarrollan una respuesta también muy eficaz, y los estudios recientes están demostrando que inducen células de memoria capaz de responder en el futuro si el virus entra de nuevo. Cuánto tiempo durará esa memoria, es lo que aún no sabemos. Es pronto para saber si se necesitarán dosis de recuerdo (cada año como la gripe o cada 10 años como la vacuna del tétanos) o si habrá que desarrollar nuevas vacunas frente a variantes para las cuales las vacunas actuales no sean efectivas. Por ahora las vacunas han demostrado su eficacia, pero hay que estar preparados.
Este año hemos aprendido más sobre una de las ciencias básicas más desconocidas y de enorme implicación en la base de muchas enfermedades, la Inmunología. Su enseñanza debería incrementarse a diferentes niveles, tanto en los colegios e institutos como en la Universidad. Al igual que existe un Centro Nacional de Epidemiología, otro de Microbiología, otro de Investigaciones Oncológicas, otro de investigaciones Cardiovasculares; no tenemos un centro Nacional de Inmunología. Es una de las tareas pendientes.
Y ¿QUÉ NOS FALTA?. No estábamos preparados para una pandemia como esta, y no sé si lo estaremos tras finalizarla, si se pondrán los medios necesarios para que podamos enfrentarnos a las que lleguen en el futuro.
Tenemos que coordinarnos mejor, ya que las pandemias han existido y existirán.
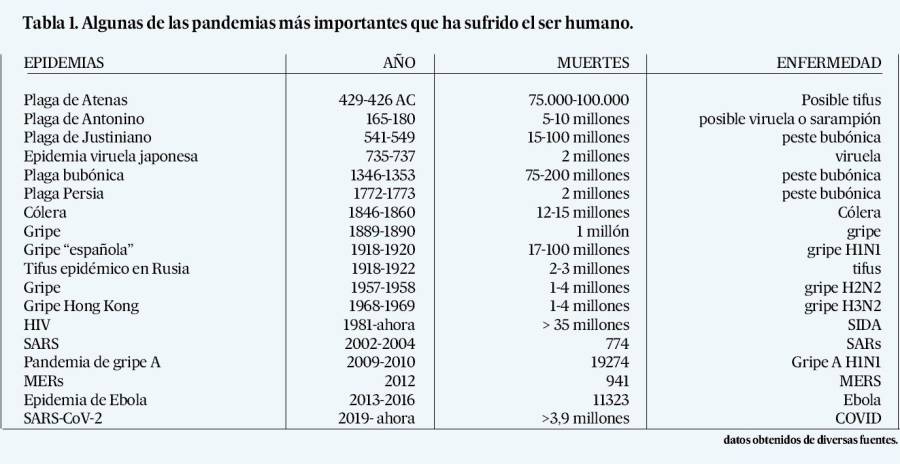
Uno de los patógenos más letales a lo largo de la historia es el virus de la gripe, y por los datos históricos (Tabla 1) es habitual que haya una pandemia cada 25-30 años. La más letal fue la que afectó en 1918-1920, la mal llamada gripe española (España no participó en la primera guerra mundial y fue la primera que informó de casos de gripe; pero esta pandemia no se originó en España). La más reciente fue la pandemia de la gripe A H1N1 en el 2009.
Hay otros patógenos de los cuales nos olvidamos: la tuberculosis mata anualmente a más de 1,5 millones de personas, sobre todo en el tercer mundo, cuando existe un tratamiento efectivo y muy barato, pero no hay vacuna eficaz (se la ha denominado la enfermedad de los pobres); la malaria y el HIV se controlan con fármacos, pero seguimos sin vacunas.
Por otra parte, de todos los patógenos para los cuales tenemos vacunas eficaces, solo hemos erradicado a uno, el virus de la viruela; la buena noticia es que estamos cerca de hacerlo del virus que produce la polio, y se siguen salvando millones de vidas anualmente con vacunas frente a distintos microorganismos que producen enfermedades muy graves, sobre todo a niños pequeños (difteria, tétanos, sarampión, hepatitis B, tosferina, meningitis, etc.).
INFORMACIÓN EN TIEMPO REAL. Nunca antes se tenía tanta información en diversos medios y canales, en tiempo real, de lo que está pasando con la pandemia. Se ha pasado de estar pegados a la radio, televisión, a una sobresaturación de noticias.
Noticias a tiempo real de la gente infectada, PCRs positivas, gente vacunada, personas hospitalizadas, en UCI, etc. La información ha sido de tal cobertura que se ha llegado a una “infodemia”; además, las noticias veraces se confundían con bulos y medias verdades.
Todo esto ha sido el caldo de cultivo perfecto para los que querían hacer caja con ventas de productos milagrosos, incrementándose los charlatanes, curanderos y aprovechados.
Debemos potenciar una sociedad bien formada y crítica, que pueda identificar fácilmente y distinguir entre el trigo y la paja.
¿Y EN QUÉ DEBEMOS PREPARARNOS?. Miles de cosas pendientes. Pero deben ser grupos multidisciplinares los que analicen e indiquen todos los puntos críticos. Tal vez podríamos centrarnos en algunos:
• Control de las zoonosis: intentar adelantarnos a lo que puede llegar, analizar el hábitat de los reservorios de potenciales patógenos.
• Control de los alimentos y su trazabilidad.
• Modificar el comportamiento humano en su relación con la naturaleza.
• Investigar en desarrollar nuevos antivirales y antibióticos.
• Anticiparse con estudios de inteligencia artificial a futuras pandemias, posibles mutaciones virales.
• Más investigación básica en inmunidad y en el desarrollo de nuevas vacunas.
Se han visto las carencias de los sistemas sanitarios, no solo de España, de todos los países (pocas unidades de cuidados intensivos, colapsada la asistencia en primaria, pocos respiradores, sin empresas que hicieran mascarillas). Aquellos que al inicio no tenían casi casos, se vieron pronto desbordados con hospitales colapsados. Recuerdo que inicialmente Alemania no tenía casi casos de COVID, y fue simplemente por la suerte de que los primeros infectados fueron jóvenes esquiadores y se contuvo tempranamente. Pero luego, les pasó como a todos los demás. Cada país ha intentado estrategias diferentes; algunas temporalmente muy efectivas, y otras no tanto.
Todos los sistemas sanitarios, los centros de salud, hospitales, no pueden asumir un pico de casos como los que se tuvieron, sobre todo en las primeras olas. Y si hablamos de países como Brasil o la India, estamos viendo lo que está ocurriendo, con millones de contagios, miles de muertos diarios, y el caldo de cultivo perfecto para que surjan nuevas variantes del virus.
Hemos visto también que no hay nadie experto, y que gestionar una pandemia global no es nada fácil. La OMS estaba preparando un plan de prevención de pandemias, pero esto se les ha ido a todos de las manos.
La desigualdad entre países ricos y pobres se está evidenciando más que nunca, no solo en los datos de infectados y fallecidos, sino en el número de vacunas administradas. Mientras que algunos países ya alcanzan casi el 70% de las personas vacunadas, cercano al nivel necesario para conseguir inmunidad comunitaria, en otros países no han vacunado ni al 1% de su población.
Surgen también los temas éticos de si debemos vacunar o no a los niños, con el fin de conseguir dicha inmunidad comunitaria. Mientras que las personas mayores sufren cuadros muy graves o fallecen, los niños se infectan menos, contagian menos y suelen ser asintómaticos. ¿Debería existir un acuerdo internacional, y no decisiones de cada país, para que todas las personas vulnerables, recibieran la vacuna de forma preferente?.
Es importante evaluar lo que se ha hecho, si es posible mejorarlo para el futuro y si viene otra pandemia, que nos coja mejor preparados.
